- Главные побочные проявления основных лекарственных препаратов, используемых в схемах антихеликобактерной терапии
| Висмут Тетрациклин | Тёмный стул Головокружение Головокружение (vertigo; синоним — вертиго) – термин, которым принято обозначать искаженное восприятие положения своего тела в пространстве, ощущение мнимого движения собственного тела или окружающей обстановки. Подробнее смотрите статью Головокружение . Нарастание почечной недостаточности |
| Метронидазол | Псевдомембранозный колит Анорексия Анорексия (anorexia; ан- + греч. orexis желание есть, аппетит) – отсутствие аппетита при наличии физиологической потребности в питании, обусловленное нарушениями деятельности пищевого центра. Различают несколько типов анорексии. Анорексия невротическая возникает при чрезмерном возбуждении коры большого мозга, особенно при отрицательных эмоциях. Анорексия нейродинамическая обусловлена торможением центра аппетита при воздействии чрезвычайных, например болевых раздражителей. Анорексия нервно-психическая (А. нервная, кахексия нервная) – упорный, обусловленный психическим заболеванием отказ от приема пищи, сопровождающийся исхуданием и другими симптомами голодания. Анорексия может быть первичной – при гипоталамической недостаточности у детей раннего возраста, синдроме Каннера, депрессивных состояниях, шизофрении и вторичной – при невротических состояниях, а также вследствие длительного ограничения в еде с целью похудания. Наряду с анорексией выделяют гипорексию (снижение, аппетита), булимию (см.), а также избирательный и извращенный аппетит (пикацизм). Тетурамоподобная реакция при приёме алкоголя |
| Амоксициллин | Диарея, кандидоз Псевдомембранозный колит |
| Кларитромицин | Диарея Псевдомембранозный колит |
Эффективность лечения язвенной болезни оценивается по исчезновению болевого и диспепсического синдромов, а также по динамике эндоскопической картины – рубцеванию язвы (при дуоденальной локализации язвенного дефекта эндоскопический осмотр производят через 4 недели, а при желудочной локализации через 8 недель).
Схема лечения Helicobacter pylori
Медикаментозная схема лечения Хеликобактер пилори преследует единственную цель — уничтожить патогенную бактерию и навсегда вылечить больного от этой инфекции. Лечебные схемы могут быть разные, все зависит от индивидуальных особенностей организма пациента и его общего состояния. Лечиться важно под строгим контролем врача, только так удастся избавиться от хеликобактерной инфекции и предупредить рецидивы.
От чего зависит неэффективность эрадикации?
Иногда при глубокой терапии хелибактериоза уничтожить патогенные микроорганизмы не получается. Это является следствием следующих ошибок:
- использование медикаментов, не входящих в разработанные схемы лечения или назначение неправильных доз;
- непродолжительный терапевтический курс;
- отсутствие лабораторного контроля.
Если не соблюдать установленные дозировки и не придерживаться схем по эрадикации бактерии, возрастает риск проявления побочных действий. При отказе от приема медикаментов не исключены тяжелые осложнения. Поэтому необходимо в точности выполнять все предписания лечащего врача, чтобы избавиться от неприятных симптомов и избежать серьезных последствий.
Основные причины возникновения
Helicobacter pylori представляет собой патогенный микроорганизм, который имеет спиралевидную форму, живет вне организма, а при проникновении внутрь поселяется на слизистых стенках желудка или рядом расположенной 12-перстной кишки. Хеликобактерии зачастую попадают в организм человека контактно-бытовым путем и при тесном взаимодействии с носителем бактерии. Даже в условиях повышенного содержания соляной кислоты микроорганизм не погибает, а продолжает активно развиваться и размножаться. Если анализ показал наличие этой бактерии в организме человека, необходимо комплексное и продолжительное лечение, которое поможет вывести патоген. В противном случае пациент рискует заболеть хроническим гастритом, полипозом, гастродуоденитом, язвой и даже раком желудка.
Как передается бактерия Хеликобактер пилори
Основная причина появления гастрита и язвы — бактерия Helicobacter pylori, которая паразитирует и размножается в человеческом организме. Микроб относится к анаэробным видам, тем, что погибают на воздухе. Чтобы избежать заражения, каждый человек должен знать о том, откуда берется и как передается Хеликобактер пилори.
Риск «подцепить» заболевание повышается при тесном контакте с больным. Заразную бактерию можно передать через общую посуду, поцелуи, половым путем. Гастроэнтерологи предупреждают, что вовремя начатое лечение поможет избежать серьезных осложнений и затяжной болезни.
Отличительные черты бактерии
Хеликобактер приспособилась к выживанию в нашем организме благодаря наличию специальных ножек-жгутиков и ферментов, которые нейтрализуют выделяемую желудком соляную кислоту. В результате происходит растворение защитной слизи, что ведет к появлению гастрита и язвы.
Печальная статистика свидетельствует, что недугом страдает треть населения планеты. Ученые говорят, что способность Хеликобактер пилори выживать в кислой среде повлекла за собой рост количества заболеваний ЖКТ. Избавиться от микроба можно только с помощью специальной антибактериальной терапии, которая подразумевает использование антибиотиков и витаминов.
Helicobacter pylori имеет отличительные черты:
- Микроорганизм — основная причина язвенных заболеваний. Следует вспомнить о путях заражения хеликобактериозом. Размножение бактерии неминуемо приводит к разрушению клеток эпигастрия, высвобождая опасные токсины. В результате появляются язвы, гастрит, воспаление двенадцатиперстной кишки.
- Хеликобактер выживает даже в кислотной среде. Это не свойственно остальным микроорганизмам, которые погибают под воздействием желудочного сока.
- Лечить заболевания, спровоцированные Хеликобактер пилори, можно только с помощью антибиотиков.
При отсутствии правильного и своевременного лечения бактерия провоцирует развитие язвы и в дальнейшем онкологических процессов пищеварительных органов.
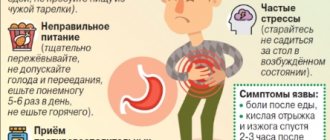
Опасные симптомы
Первые признаки недуга начинают проявляться уже на 6 день после заражения. Стоит обеспокоиться, если вы почувствовали:
- боль;
- тошноту;
- отрыжку;
- рвоту.
Многие пациенты не обращают внимания на такие симптомы, ведь боль и тошнота проходят после приема пищи, а рвоту можно списать на отравление. Если вы заметили перечисленные проявления, немедля обратитесь к гастроэнтерологу, чтобы получить своевременную терапию.
А пока вы не принимаете тревожные сигналы всерьез, Хеликобактер продолжает спокойно жить и паразитировать внутри желудка. Если вы подвержены стрессам, злоупотребляете алкоголем, курите, то это еще больше располагает к продолжительному существованию микроба.
Болезнь передается самым неожиданным способом, даже от домашних животных.
Пути инфицирования
Вредоносный микроорганизм поражает пищеварительный тракт, вызывая гастрит и язву. Даже если вы ведете правильный образ жизни, соблюдаете принципы личной гигиены, это не гарантирует защиту.
Полная информация о путях передачи Хеликобактер пилори представлена в таблице.
Способ заражения Краткая характеристика
| Воздушно-капельный | Инфицироваться невозможно, поскольку бактерия не выживает на открытом воздухе. Однако если здоровый человек находится в непосредственной близости от зараженного, который кашляет или чихает, то вероятность инфицирования Хеликобактер пилори возрастает в сотни раз. |
| Предметы личного пользования | Чужая зубная щетка и даже губная помада являются провоцирующими факторами заражения. |
| Поцелуй | Бактерия передается через слизистые выделения или слюну, поэтому целоваться нужно только с постоянным партнером. |
| Через животных | Несмотря на то что человек — основной переносчик возбудителя, заразиться можно при непосредственном контакте даже с домашними животными — кошкой или собакой, а также при общении со свиньями, коровами, обезьянами. |
| Половым путем | Во время акта микроб передается через слюну, которая попадает в организм путем орального и анального секса. Чтобы минимизировать риск проникновения возбудителя, не забывайте об интимной гигиене и средствах контрацепции. |
| Трансплацентарно | Инфекция может передаться от матери к ребенку. На это указывает факт, что после рождения малыша в его крови присутствуют антитела к Хеликобактер пилори. |
| Грудное молоко | Женское молоко является своеобразным антибиотиком, поэтому ребенок не может подхватить бактерию во время грудного вскармливания. |
| Вода | Риск инфицирования повышается, если пить зараженную жидкость. Хеликобактер способна выживать в жидкости до 2 недель. Поэтому старайтесь употреблять кипяченую, очищенную или покупную воду, чье качество не вызывает сомнений. |
| Бытовой путь | Самый распространенный способ попадания микроба в организм. Общая посуда, полотенца, канцелярские принадлежности, и это далеко не все. Если в семье есть инфицированный домочадец, то вероятность заражения остальных значительно повышается. |
| Еда | Загрязненная пища — один из главных факторов заболевания Хеликобактер пилори. Бактерия передается в местах общего питания через продовольственные товары: ресторанах и кафе, владельцы которых халатно относятся к чистоте своего пищеблока. |
Как видите, подхватить опасный микроб можно практически в любом месте. Инфекция коварна тем, что до определенного момента (стресс, болезнь) может не проявлять себя.
Самый эффективный метод профилактики — соблюдение личной гигиены.
Группы риска
Ученые давно задаются вопросом о путях передачи и жизнедеятельности бактерии. До сих пор нет единого мнения по поводу заражения Хеликобактер пилори и необходимости лечения. Как бы ни было, избавляться от опасного микроба нужно, иначе легкая форма гастрита со временем перерастет в язву.
Наверняка многих интересует вопрос, кто подвержен хеликобактериозу прежде всего.
Дети
Чаще страдают заболеванием не взрослые, а самые маленькие пациенты. Бактерия передается через контакт с зараженными детьми, использование грязной посуды, несоблюдение правил личной гигиены. Следует помнить, что организм ребенка, особенно младенца, еще не имеет достаточной защиты для сопротивления болезнетворным микробам, поэтому его очень легко заражать.
Чтобы избежать детского хеликобактерного заболевания, старайтесь давать малышу только чистые фрукты и ягоды, приучите его к гигиене. Если вы заметили, что карапуз стал капризным, держится за животик и жалуется на постоянные боли, запишитесь на консультацию к специалисту.
Чтобы обезопасить малыша от заболевания, следите за его самочувствием, качеством продуктов, из которых готовите.
При ослабленном иммунитете
Частые стрессы, моральная усталость и проблемы в семье ведут к снижению иммунитета, что уже доказанный факт.
Как известно, человек с низкой защитой организма подвержен инфицированию различного рода возбудителей. Бактерия Хеликобактер пилори «любит» ослабленные места и выбирает именно такие для своего существования.
Бывает и так, что абсолютно здоровый, на первый взгляд, человек неожиданно заболевает желудочной болезнью.
Недуг может передаться и во время гастроскопии или ФГДС, операции, если инструмент не прошел достаточную обработку.
Семья
Гастроэнтерологи сходятся во мнении, что если в семье есть хоть один носитель Helicobacter pylori, то все остальные домочадцы также рискуют заразиться. Факторов для семейного инфицирования довольно много:
- общая посуда;
- предметы быта;
- зачастую члены семьи используют одно на всех полотенце для рук и лица;
- личный контакт, например, поцелуи.
Также специалисты предполагают, что Хеликобактер пилори передается после тесного общения с домашними животными. Беременность, грудной возраст и ослабленный иммунитет слизистой эпигастрия — причины, по которым следует избегать контакта с питомцами.
Одна из версий инфицирования желудочной бактерией — употребление продуктов, на которых сидели мухи.
В столовой
Хеликобактер пилори «любит» обитать в местах общего питания. Человек может довольно быстро заразиться ею, кушая там. Обычно в таких местах не уделяют должного внимания гигиене, а это идеальные условия для жизни болезнетворного микроорганизма.
Использование общей посуды, нерегулярная уборка, несоблюдение правил хранения продуктов — это отличительные черты заведений, где вы наверняка «подцепите» Хеликобактер. Поэтому лучшим вариантом будет питаться дома, чтобы снизить риск инфицирования.
Передаются ли желудочные заболевания
Вопрос о том, как передаются болезни органов ЖКТ, интересен многим. Некоторые считают, что пути заражения гастритом и язвой кроются в неправильном питании и несоблюдении гигиены, другие переживают, передается ли гастрит генетически. Но все ли так просто?
По мнению ученых, самые распространенные причины гастрита — стрессы и неправильное регулярное питание. Именно они являются катализаторами развития болезни при слабом иммунитете ЖКТ, который как раз таки может быть наследственным.
Если вы страдаете желудочным недугом, научитесь преодолевать обострения, которые приходятся на осенний и весенний период. Древние китайцы разработали уникальную методику, направленную на борьбу с болевыми ощущениями. Судя по отзывам, такая зарядка действительно помогает.
- Начните физкультуру с методичного потирания ладоней одна о другую. Это поможет наполнить организм энергией.
- Поместите руки на нижнюю часть живота, расположив по обе стороны от пупка.
- Закройте рот и вдыхайте воздух носом.
- Медленно выдыхайте, представьте, что вы приподнимаете руками живот. Визуально поза должна напоминать журавля, который стоит на одной ноге.
- Не спеша вдохните, выпятив живот как можно больше.
- Для первого раза ограничьтесь 2-3 повторами, постепенно увеличив их количество до 12.
По мнению восточных мудрецов, лучшее время для занятий — 7-9 часов утра, когда наши биоритмы находятся в самом выгодном положении.
Передаваться может только Хеликобактер, которая и провоцирует гастрит при наличии возбуждающих факторов. К таковым относят, как уже было сказано выше, стрессы и слабый иммунитет желудка.
Канадские ученые вывели интересную гипотезу. Они считают, что 2 банана в день являются лучшей профилактикой желудочных недугов. В плодах содержатся вещества, которые защищают внутреннюю стенку эпигастрия от повреждений и агрессивного воздействия.
Повторное заражение
К сожалению, вторичное инфицирование Хеликобактер пилори не исключено. Однако прежде чем задаться этим вопросом, проверьте, а полностью ли вы избавились от бактерии в первый раз. Для этого нужно пройти дыхательный тест и ФГДС, которые со стопроцентной вероятностью определят наличие микроорганизма.
Как не заразиться после лечения заново, этот вопрос интересует многих пациентов. По статистике, повторному инфицированию подвергаются лишь 3-5% населения планеты.
Если все же заражение произошло, необходимо искать причины. Одна из них — ослабленный иммунитет слизистой желудка.
Отмечается высокий уровень инфицирования у той группы людей, которые страдают сахарным диабетом или имеют хронический хеликобактериоз.
Гастроэнтерологи рекомендуют проходить профилактическое обследование тем, кому удалось излечиться от болезни. Проводить дыхательный тест нужно через 1.5-2 месяца после терапии.
Перед диагностикой обратитесь к лечащему врачу, чтобы он назначил полный спектр исследований.
Профилактика
Для эффективной борьбы с Helicobacter недостаточно лечиться антибиотиками и другими лекарственными средствами. Важную роль в терапии играют профилактические меры, которые направлены на выздоровление и предупреждение повторного заражения. Основные правила:
- Мойте руки перед приемом пищи.
- Не используйте грязную посуду, особенно, общую.
- Старайтесь отрезать или отламывать кусочки, а не откусывать, поскольку перед вами этот же продукт мог кушать человек с хеликобактериозом.
- Пользуйтесь только своими средствами личной гигиены.
- Не пейте из общих кружек и бокалов.
- Откажитесь от курения и алкоголя, поскольку это ослабляет иммунную систему.
При наличии симптомов Хеликобактер пилори нужно ежегодно проходить медицинское обследование. Один из лучших методов — проведение ФГДС с взятием образца желудочной слизи. Такое обследование со стопроцентной вероятностью определит присутствие микроба в организме.
Теперь вы знаете, как передаются гастриты, и что нужно сделать, чтобы не подхватить этот недуг и не заразиться Хеликобактер пилори. Ведите здоровый образ жизни и соблюдайте правила гигиены.
Источник: https://gastrox.ru/live/helikobakter-pilori-kak-peredaetsya.html
Характерные симптомы
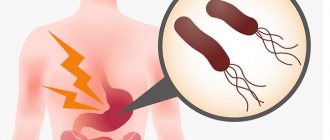
При прогрессирующем хеликобактериозе у взрослых самое первое проявление, указывающее на заражение инфекцией — острая боль в желудке, которая после приема пищи усиливается. Этот симптом свидетельствует о повреждении слизистой эрозиями и язвами. Еще одним распространенным признаком считается сильная изжога и отрыжка кислым. А также у больного наблюдается потеря аппетита, непереносимость некоторых продуктов, частая тошнота и проблемы с пищеварением. Если такие симптомы стали беспокоить постоянно, привычные лекарственные препараты не приносят облегчения, а, наоборот, ситуация усугубляется, не стоит откладывать визит к врачу, иначе осложнений не избежать.
Эрадикация
Показания
Антихеликобактерная терапия назначается пациентам, у которых анализы на хеликобактериоз показали положительный результат. В этой ситуации у больного могут развиваться такие заболевания:
- язва желудка и 12-перстной кишки;
- атрофический гастрит;
- тяжелое воспалительное осложнение всего желудка или определенных участков;
- множественное образование язв, эрозий, полипов;
- большой риск заболеть раком;
- MALT-лимфома желудка;
- рефлюкс-эзофагит;
- хроническая форма гастрита или язвенной патологии.
Вернуться к оглавлению
Общие принципы
Навсегда избавиться от хеликобактерии и предупредить рецидивы можно, если схема терапии была назначена правильно. Успешно бороться с проблемой помогут такие несложные правила:
Вернуться к оглавлению
Как правильно лечить?
Чтобы лечение Хеликобактер пилори было эффективное, врач прописывает лекарства, которые убивают инфекцию и способствуют быстрому заживлению поврежденных слизистых. Стандартное медикаментозное лечение включает в схему такие группы препаратов:
- Антибиотики. Уничтожают бактерию, благодаря чему пациент вылечивается, а риск рецидива сводится к минимуму.
- Антациды. Рекомендуется принимать пациентам с повышенной кислотностью. Благодаря обволакивающему свойству, лекарство помогает уменьшить воспаление, снизить кислотность.
- Блокаторы протонной помпы и Н2-гистаминоблокаторы. Снижают продуцирование соляной кислоты.
Вернуться к оглавлению
Схемы терапии
Для эффективного излечения от инфекции современная медицина предлагает 2 схемы:
- Тройная. Курс лечения 7 дн. Рекомендуемые препараты против Хеликобактер пилори: «Париет» — «Кларитромицин» — «Амоксиклав».
- Четырехкомпонентная квадротерапия. Продолжительность — 7 дней. Для лечения назначаются средства: «Париет» — препараты солей висмута — «Метронидазол» — «Тетрациклин» — «Цифран».
Вернуться к оглавлению
Препараты ингибиторы протонной помпы (ИПП)
Современное медикаментозное лечение не обходится без назначения этой группы фармпрепаратов, поэтому они обязательно входят в схему эрадикационной терапии хеликобактериоза первой и второй линии. Лекарство избирательно блокирует функционирование клеток желудка, которые выделяют соляную кислоту. Благодаря такому эффекту, выработка желудочного сока снижается, и бактерия Хеликобактер пилори перестает размножаться. А также уменьшается агрессивное влияние соляной кислоты на пораженные стенки желудка. В результате эрозии и язвы быстрее заживают, поврежденные структуры регенерируют. Список рекомендуемых препаратов такой:
Лечение при пониженной восприимчивости к «Кларитромицину»
Классическая тройная схема
Первая линия включает такие виды лечения:
- Тройная терапия, которая длится 7 дней. Лечится патология в этом случае такими препаратами: ИПП — «Кларитромицин» — «Амоксиклав» либо «Метронидазол». Получить лучший эффект от лечения можно, если удвоить дозу ИПП либо пить лекарства 14 дней.
- Висмут-содержащая квадротерапия. Продолжительность терапии — от 10 до 14 дней. В схему включены лекарства: «Де-нол» — «Тетрациклин» — «Тинидазол» — ИПП.
При лечении «Денолом» развитие и размножение хеликобактерии угнетается, и она эффективно выводится из организма.
Вторая линия
Если после курса лечения по схеме 1-й линии вылечится не получилось, назначается лучшая:
- Квадротерапия: субцитрат висмута — таблетки «Тетрациклин» — «Метронидазол» — ИПП. При неэффективности «Метронидазола», его заменяют «Макмирором», который более эффективно убивает инфекцию.
- Тройная схема: «Левофлоксацин» — ИПП — «Амоксиклав».
Вернуться к оглавлению
Третья линия
Если противоязвенная терапия с использованием первой и второй линий оказалась неэффективной, подбирают новый, индивидуальный график на основе определения чувствительности хеликобактерии к антибиотикам. Зачастую определяется реакция на «Левофлоксацин» и «Кларитромицин». При повышенной чувствительности ко второму препарату самая эффективная схема выглядит так:
- Тройная, продолжительностью 10—14 дней: «Амоксициллин» — «Кларитромицин» — «Тинидазол» — ИПП.
- При положительной реакции на «Левофлоксацин» в схему входит одноименный препарат, таблетки «Амоксициллин» и ИПП. Продолжительность лечения — 14 дней.
Вернуться к оглавлению
При повышенной устойчивости к «Кларитромицину»
Первая линия
- Квадротерапия на основе висмута продолжительностью 10—14 дней: «Тетрациклин» — «Метронидазол» — ИПП «Нольпаза».
- 1—5 день: «Амоксиклав» — ИПП;
- ИПП — «Амоксициллин» — «Кларитромицин» — «Тинидазол».
Вторая линия
Если после применения первой линии улучшения не наступило, применяется тройная схема, продолжительностью 10—14 дней. Используются лекарства:
Побочные реакции при лечении
Лечить и убивать хеликобактерию медикаментозно придется долго, поэтому принимаемые таблетки могут негативно отразиться на общем состоянии здоровья пациента, вызвав негативные последствия, самыми распространенными из которых считаются:
- аллергия;
- диспепсия;
- тошнота, рвота, нарушение пищеварения;
- дисбактериоз.
Чтобы лечение гастрита приносило минимум побочных эффектов, а убивающие инфекцию препараты меньше сказывались на работе кишечника, назначается противодиарейный препарат «Хилак Форте». Лучшее средство, нормализующее микрофлору прямой кишки — капли «Энтерол», «Бифиформ». Уменьшить кислотность желудка удастся, если регулярно пить «Фосфалюгель».
Новейшие разработки для уничтожения Хеликобактер пилори
Современная медицинская микробиология разработала уникальные вирусы бактериофаги, которые уничтожают патогенные бактерии и микроорганизмы, например, стафилококков, стрептококков, кишечную палочку, хеликобактерию, и даже лямблии и аскариды. Для лечения этих патологий используется не живой бактериофаг, а его ферменты, которые негативно воздействуют на микроорганизмы и уничтожают их. Эти микробиологические элементы считаются препаратами будущего. Они способны без вреда для организма излечить хеликобактериоз, стафилококк, лямблиоз.
Универсальным противомикробным средством издавна считается коллоидное серебро, уничтожающее действие на патоген которого доказано традиционной медициной. Водный раствор ионов серебра часто назначается пациентам с диагнозом «хронический гастрит». После приема такого средства пациенты отмечают улучшение состояния, уменьшение сопутствующей симптоматики.
Совместный эффект
Бактерия Helicobacter pylori, ответственная за HP-ассоциированные формы болезней ЖКТ, быстро вырабатывает резистентности к антибиотикам. Вероятность того, что микроорганизмы приобретут устойчивость сразу к нескольким действующим веществам уменьшается в несколько раз.
Кларитромицин в сочетании с Амоксициллином способен быстро подавить рост и размножение бактерий за счет расширения спектра воздействия и различных способов влияния на возбудителя. В состав тройной эрадикационной схемы обязательно включают ингибиторы протонной помпы — Омепразол или его аналоги. Амоксициллин может быть заменен Метронидазолом.
Амоксициллин — антибиотик пенициллинового ряда, который отличается широким лекарственным спектром.
Эрадикационная терапия Helicobacter Pylori
Марина Поздеева о принципах и схемах антихеликобактерной терапии
Колонизация Helicobacter pylori поверхности и складок слизистой оболочки желудка значительно затрудняет антибактериальную терапию. Успешное лечение основано на сочетании препаратов, которые предотвращают возникновение резистентности и настигают бактерию в различных участках желудка. Терапия должна гарантировать, что даже небольшая популяция микроорганизмов не останется жизнеспособной.
Эрадикационная терапия Helicobacter pylori включает комплекс нескольких препаратов. Распространенная ошибка, которая зачастую приводит к непредсказуемым результатам, — замена даже одного хорошо изученного препарата из стандартной схемы на другой препарат той же группы.
Когда требуется обязательное лечение
При подозрении на хеликобактер следует незамедлительно обращаться к гастроэнтерологу. При отсутствии воспалений на слизистой желудка и положительных диагностических тестах лечение бактерии не проводится. Лечение хеликобактера современными антибиотиками необходимо в случаях подозрения на:
- язву, требующую незамедлительного оперативного вмешательства;
- доброкачественные, злокачественные опухоли желудочно-кишечного тракта;
- лимфому;
- хроническую изжогу;
- выраженные формы гастрита;
- атрофию слизистой оболочки желудка.
Ингибиторы протонной помпы (ИПП)
Терапия ИПП доказала эффективность в различных клинических исследованиях. Хотя in vitro ИПП и оказывают прямой антибактериальный эффект на H. pylori, тем не менее они не играют важной роли в эрадикации инфекции.
Механизм синергии ИПП при сочетании с противомикробными препаратами, который повышает клиническую эффективность эрадикационной терапии, полностью не установлен. Предполагается, что антисекреторные препараты группы ИПП могут способствовать повышению концентрации антимикробных средств, в частности метронидазола и кларитромицина, в просвете желудка. ИПП уменьшают объем желудочного сока, вследствие чего вымывание антибиотиков с поверхности слизистой уменьшается, и концентрация, соответственно, увеличивается. Кроме того, снижение объема соляной кислоты поддерживает стабильность антимикробных препаратов.
Препараты висмута
Висмут стал одним из первых препаратов для эрадикации H. pylori. Существуют доказательства, что висмут оказывает непосредственное бактерицидное действие, хотя его минимальная ингибирующая концентрация (МИК — наименьшее количество препарата, ингибирующее рост возбудителя) в отношении H. pylori слишком высока. Как и другие тяжелые металлы, такие как цинк и никель, соединения висмута снижают активность фермента уреазы, который принимает участие в жизненном цикле H. pylori. Кроме того, препараты висмута обладают местной антимикробной активностью, действуя непосредственно на клеточную стенку бактерий и нарушая ее целостность.
Метронидазол
H. pylori, как правило, очень чувствительны к метронидазолу, эффективность которого не зависит от pH среды. После перорального или инфузионного применения в желудочном соке достигаются высокие концентрации препарата, что позволяет достичь максимального терапевтического эффекта. Метронидазол — это пролекарство, которое в процессе метаболизма проходит активацию бактериальной нитроредуктазой. Метронидазол приводит к потере спиральной структуры ДНК H. pylori, в результате чего происходит поломка в ДНК и бактерия погибает.
Кларитромицин
Кларитромицин, 14‑членный макролид, представляет собой производное эритромицина с аналогичным спектром активности и показаниями к применению. Однако в отличие от эритромицина он более устойчив к воздействию кислот и имеет более длительный период полувыведения. Результаты исследований, доказывающих, что схема тройной эрадикационной терапии хеликобактер пилори с использованием кларитромицина дает положительный результат в 90 % случаев, привели к широкому использованию антибиотика.
В связи с этим в последние годы было зафиксировано увеличение распространенности устойчивых к кларитромицину штаммов H. pylori. Нет никаких доказательств того, что увеличение дозы кларитромицина позволит преодолеть проблему антибиотикорезистентности к препарату.
Показания к эрадикационной терапии
В соответствии с принципами, утвержденными в Маастрихте в 2000 году (the Maastricht 2–2000 Consensus Report), эрадикация H. pylori настоятельно рекомендуется:
- всем больным с язвенной болезнью;
- пациентам с низкодифференцированной MALT-лимфомой;
- лицам с атрофическим гастритом;
- после резекции по поводу рака желудка;
- родственникам больных раком желудка первой степени родства.
Необходимость проведения эрадикационной терапии пациентам с функциональной диспепсией, ГЭРБ, а также лицам, длительно принимающим нестероидные противовоспалительные препараты, пока остается предметом дискуссий. Доказательств того, что эрадикация H. pylori у подобных больных влияет на течение заболевания, нет. Однако хорошо известно, что у лиц с H. pylori, страдающих неязвенной диспепсией и корпус-преобладающим гастритом, повышается риск развития аденокарциномы желудка. Таким образом, эрадикацию H. pylori следует рекомендовать также и пациентам с неязвенной диспепсией, особенно если в гистологии выявляется корпус-преобладающий гастрит.
Аргумент против антихеликобактерной терапии у пациентов, принимающих НПВП, таков: организм защищает слизистую оболочку желудка от повреждающего действия лекарственных препаратов, повышая активность циклооксигеназы и синтез простагландина, а ИПП снижают естественную защиту. Тем не менее ликвидация H. pylori до назначения НПВП достоверно снижает риск язвенной болезни на фоне последующего лечения (исследование американских ученых под руководством Франсиса Чана (Francis K. Chan), опубликованное в The Lancet в 1997 году).
Показания к одновременному применению
Сочетание препаратов применяется для лечения инфекций различной локализации, вызванных такими микроорганизмами:
- стрептококк;
- сальмонелла;
- стафилококк;
- хламидия;
- кишечная палочка.
Оба антибиотика уничтожают микроорганизмы восприимчивые к их составу, а при взаимодействии усиливают друг друга.
Комбинацию назначают при таких патологиях:
- гастродуоденальные заболевания бактериальной природы: язвенная болезнь, хронический гастрит, рак желудка;
- инфекции дыхательных путей;
- кожные бактериальные поражения;
- туберкулез.
Особенно показана сочетанная терапия при хронических формах заболеваний, не поддающихся лечению одним медикаментом.
Кларитромицин — полусинтетический антибиотик из группы макролидов, оказывающий бактериостатическое действие.
Комбинация Кларитромицин-Амоксициллин-Омепразол является лучшей схемой терапии для эрадикации хеликобактер пилори, приводя к излечению в 85-95% случаев. Комплексный препарат Пилобакт АМ на основе 3 веществ создан специально для лечения хеликобактер-зависимых заболеваний.
Эрадикационная терапия
Несмотря на применение комбинированных схем лечения, у 10–20 % пациентов, инфицированных H. pylori, не удается достичь элиминации возбудителя. Наилучшей стратегией считается подбор наиболее эффективной схемы лечения, однако не следует исключать возможность использования двух и даже более последовательных схем в случае недостаточной эффективности терапии выбора.
В случае неудачной первой попытки эрадикации H. pylori рекомендуют сразу перейти к терапии второй линии. Посев на чувствительность к антибиотикам и переход на схемы терапии спасения показан только тем пациентам, у которых терапия второй линии также не приведет к эрадикации возбудителя.
Одной из самых эффективных «схем спасения» является комбинация ИПП, рифабутина и амоксициллина (или левофлоксацина по 500 мг) на протяжении 7 дней. Исследование итальянских ученых, проведенное под руководством Фабрицио Перри (Fabrizio Perri) и опубликованное в Alimentary Pharmacology & Therapeutics в 2000 году, подтвердило, что схема с рифабутином эффективна против штаммов H. pylori, резистентных к кларитромицину или метронидазолу. Однако высокая цена рифабутина ограничивает его широкое применение.
Данные исследований подтверждают, что 10‑дневная схема терапии спасения, включающей рабепразол, амоксициллин и левофлоксацин, гораздо эффективнее, чем стандартная эрадикационная терапия второй линии (исследование итальянских ученых под руководством Энрико Ниста (Enrico C Nista), опубликованное в Alimentary Pharmacology & Therapeutics в 2003 году).
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Третья линия
Схема предусматривает одновременный прием двух антибиотиков и любого средства из группы ингибиторов протонного насоса (ИПН) либо (ИПП) помпы. Их действия направлены на понижение образования желудочного сока.
Схема способна различаться в зависимости от привыкания штампа бактерии к лекарствам и невозможности принятия медикамента организмом больного. Существуют следующие варианты:
- Принимают кларитромицин (500 мг 2 раза в день) и амоксициллин (500 мг 4 раза в день), лекарство ИПН (20 мг дважды в день).
- Использование кларитромицина (500 мг дважды в день), амоксициллина (500 мг 4 раза в день), ИПН (20 мг 2 раза в день), Де-нола (240 мг дважды в сутки).
- Средство ИПН не принимают, оставляют Де-нол и антибиотики в таких же дозах.
- Данный вариант используют для больных преклонного возраста, если стандартная схема невозможна. Применяется лечение в щадящем режиме: амоксициллин в дозировке 0,1 г дважды в сутки, Де-нол по 120 мг 4 раза в сутки, средство ИПП (лансопразол, пантопразол или другое) по 20−40 мг дважды в сутки.
Лечение микроба хилари бактер пилори длится 7−14 дней. Длительность терапевтического курса зависит от стадии поражения, симптомов и прочих факторов.
Когда предыдущие методы оказываются неэффективными, используют варианты с четырьмя компонентами. Продолжительность терапевтического курса достигает двух недель.
Варианты следующие:
- Дицитрат висмута трикалия (4 приема по 120 мг ежедневно), средство ИПП, тетрациклин (4 приема по 500 мг), метронидозол (по 500 мг, 3 приема).
- Де-нол (240 мг 2 раза), амоксициллин (500 мг 4 раза), ИПП, нитрофурановое лекарство.
- Амоксициллин (по 500 мг 4 раза), ИПН, висмута субцитрат (по 120 мг 4 раза), рифаксимин (по 400 мг дважды).
Когда предыдущие методы не помогают, антибиотики при хеликтобактерии принимают по третьей линии терапии. Индивидуальная схема основывается на использовании коллоидного субцитрата висмута (Де-нол). Предварительно изучают восприимчивость бактерии к определенным медикаментам. Де-нол при хеликобактер пилори применяют именно потому, что к нему возбудитель не способен адаптироваться.
Де-нол формирует защитную пленку на поверхности пищеварительных органов, предотвращая воздействие агрессивных факторов. Помимо этого, он снижает кислотность, повышает выработку защитной слизи, способствует рубцеванию язв.
Helicobacter pylori, так ли он страшен
Helicobacter pylori — микроорганизм, который передается пероральным путем, живет примерно у 50% людей, однако далеко не у всех вызывает клинические проявления.
У большей части людей эта инфекция протекает совершенно бессимптомно, не вызывает клинических проявлений, а следовательно не требует диагностики и дальнейшего лечения.
Но у определенной части населения она вызывает воспаление слизистой оболочки желудка и двенадцатиперстной кишки, вплоть до формирования атрофических и метапластических изменений в них, таким образом являясь одним из главных факторов развития язвенной болезни этих органов.
Данные о связи Helicobacter pylori с развитием других заболеваний (лимфомы лимфоидной ткани, связанные с слизистой оболочкой, воспаление коронарных артерий, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), железодефицитная анемия, некоторые кожные и ревматологические заболевания) в настоящее время остаются недостаточно обоснованными, и дебаты для подтверждения или опровержения этой причинно-следственной связи остаются пока открыты.
Существует множество различных исследований, подтверждающих четкую связь между инфицированностью H. pylori и развитием язвенной болезни желудка и двенадцатиперстной кишки (первые данные были получены еще в 1983 году).
Язвенная болезнь желудка и двенадцатиперстной кишки – это одно из самых распространенных заболеваний органов пищеварения — до 15% патологий желудочно-кишечного тракта.
Язвенной болезнью страдают по данным разных стран от 2,9% до 10% взрослого населения, основным ее клиническим проявлением является формирование достаточно стойкого язвенного дефекта в стенке желудка и/или двенадцатиперстной кишки.
Helicobacter pylori обладает уникальными микробиологическими характеристиками, которые позволяют ему подщелачивать окружающую среду в желудке, тем самым вызывая усиление секреции соляной кислоты, а также снижение секреции бикарбоната (щелочи) в двенадцатиперстной кишке, нарушая таким образом кислотно-щелочное равновесие и в желудке, и в двенадцатиперстной кишке, из-за чего микроорганизм еще сильнее колонизирует слизистую оболочку, формирует ее повышенную восприимчивость к соляной кислоте, и в слизистой начинается воспаление, в дальнейшем приводящее к развитию язвенных дефектов.
Симптомы, позволяющие заподозрить инфекцию H. Pylori, включают боли в верхних отделах живота слева и по центру, в околопупочной области, боли могут возникать натощак и проходить после приема пищи, либо возникать через определенное время поле еды (через 30-60 минут, или через полтора-два часа), изжогу, отрыжку, неприятный запах изо рта, вздутие живота, чувство тяжести в животе после еды, нарушения стула.
Но следует помнить, что эти симптомы могут быть вызваны другими заболеваниями желудка и двенадцатиперстной кишки, либо других органов.
Какие антибиотики используют?
Изначально ученые определили более 20 лекарств, которые успешно справляются с микробом. Однако, как показали исследования, многие из них утрачивают активность под воздействием соляной кислоты. И лишь 7 медикаментов были утверждены Министерством здравоохранения.
В список входят следующие:
- тетрациклин;
- азитромицин;
- тинидазол;
- левофлоксацин;
- амоксициллин (флемоксин);
- кларитромицин;
- метронидазол.
Лечение хеликобактериоза назначает врач после полного обследования пациента. Поэтому не стоит сразу скупать все медикаменты из вышеперечисленного списка. Возможно, конкретная ситуация не вынуждает использовать антибактериальные средства. Многие больные живут с микробом долгие годы, не ощущая никаких симптомов.
Диагностика
Для диагностики инфекции H. Pylori используются различные методы. Наибольшей диагностической значимостью обладает определение антигена (но не определение ДНК!) в кале, дыхательный тест с меченной радиоактивным углеродом С-13 мочевиной, для обнаружения первичной инфекции используется серелогический метод — определение иммуноглобулинов класса G в крови (метод нельзя использовать для оценки проведенного лечения!).
Также используется определение H. Pylori в биоптате слизистой при проведении эндоскопического исследования желудка и двенадцатиперстной кишки (при этом отсутствие во взятом материале микроорганизма не говорит об отсутствии инфекции, так как он мог быть взят из точек слизистой, где нет H. Pylori, а, например, в 3-х сантиметрах он уже есть).
Не должны использоваться для диагностики: разнообразные дыхательные тесты, в которых не используется меченная радиоактивным углеродом С-13 мочевина, определение ДНК H. Pylori в кале, посев кала на хеликобактер, определение хеликобактера в соскобе с языка, а также другие недостоверные методы диагностики.
Схема лечения Helicobacter pylori
Медикаментозная схема лечения Хеликобактер пилори преследует единственную цель — уничтожить патогенную бактерию и навсегда вылечить больного от этой инфекции. Лечебные схемы могут быть разные, все зависит от индивидуальных особенностей организма пациента и его общего состояния. Лечиться важно под строгим контролем врача, только так удастся избавиться от хеликобактерной инфекции и предупредить рецидивы.
Основные эрадикационные схемы
Схемы лечения Хеликобактер пилори утверждены на Маастрихтской конференции. Были разработаны две линии терапии. Первая из них — основная, так называемый «Золотой стандарт». Вторая линия — альтернативный вариант, который уместно применять при низкой эффективности первого.
Обе схемы предполагают приём антибиотиков и ингибиторов протонной помпы. Роль антибиотиков — быстрая эрадикация Helicobacter pylori. Эти препараты блокируют синтез клеточной стенки и препятствуют образованию колоний микроорганизмов. Они эффективны даже в условиях повышенной кислотности.
Ингибиторы протонного насоса (ИПН) — лекарства, регулирующие уровень pH в органах пищеварительной системы. Их задача — подавлять избыточную секрецию соляной кислоты клетками желудка. Активные вещества препаратов блокируют процесс переноса катионов водорода. В результате среда внутри ЖКТ становится менее агрессивной.
Трёхкомпонентная терапия
Первая линия лечения — использование схемы из трёх составляющих. Согласно исследованиям, эта комбинация эффективна в 80% случаев терапии гастрита, дуоденита или язвенной болезни на ранней стадии. Эта методика предполагает назначение:
- Амоксициллина в дозировке 1000 мг на 7 дней;
- Кларитромицина в дозировке 500 мг на 7 дней;
- препарата из группы ИПН в дозировке, указанной в инструкции, — на 7 дней.
Эта эрадикационная схема имеет свои нюансы. Так, Амоксициллин можно заменить другим антибиотиком — Метронидазолом в дозировке 500 мг. Выбор ингибиторов протонного насоса широк. Назначают Омепразол, Пантопразол, Рабепразол или Лансопразол. Их принцип работы един. Минимальная длительность терапии — 1 неделя, но при формировании внутри пищеварительной системы объёмных колоний Хеликобактер пилори рекомендуется увеличить период лечения до 10-14 дней.
Четырёхкомпонентная терапия
Альтернативный вариант лечения — расширенная схема из 4-х составляющих, включающих не только антибиотики и средства для нормализации кислотности, но и препараты на основе висмута, обладающие комплексным действием.
Длительность чётырёхкомпонентной терапии — минимум 10 дней.
Для полного избавления от Helicobacter pylori пациентам назначаются следующие препараты:
- Тетрациклин в дозировке 500 мг;
- Метронидазол в дозировке 500 мг;
- субсалицилат висмута в дозировке 120 мг;
- ИПН в стандартной дозировке.
Если вторая линия терапии также не даёт эффекта, переходят на лечение с использованием фторхинолонов. Это группа лекарственных препаратов, обладающих выраженной противомикробной активностью. Они отличаются от антибиотиков химическим строением и происхождением. Фторхинолоны являются полностью синтетическими веществами и не имеют природных аналогов.
Основные причины возникновения
Helicobacter pylori представляет собой патогенный микроорганизм, который имеет спиралевидную форму, живет вне организма, а при проникновении внутрь поселяется на слизистых стенках желудка или рядом расположенной 12-перстной кишки. Хеликобактерии зачастую попадают в организм человека контактно-бытовым путем и при тесном взаимодействии с носителем бактерии. Даже в условиях повышенного содержания соляной кислоты микроорганизм не погибает, а продолжает активно развиваться и размножаться. Если анализ показал наличие этой бактерии в организме человека, необходимо комплексное и продолжительное лечение, которое поможет вывести патоген. В противном случае пациент рискует заболеть хроническим гастритом, полипозом, гастродуоденитом, язвой и даже раком желудка.
Характерные симптомы
При прогрессирующем хеликобактериозе у взрослых самое первое проявление, указывающее на заражение инфекцией — острая боль в желудке, которая после приема пищи усиливается. Этот симптом свидетельствует о повреждении слизистой эрозиями и язвами. Еще одним распространенным признаком считается сильная изжога и отрыжка кислым. А также у больного наблюдается потеря аппетита, непереносимость некоторых продуктов, частая тошнота и проблемы с пищеварением. Если такие симптомы стали беспокоить постоянно, привычные лекарственные препараты не приносят облегчения, а, наоборот, ситуация усугубляется, не стоит откладывать визит к врачу, иначе осложнений не избежать.
Эрадикация
Показания
Антихеликобактерная терапия назначается пациентам, у которых анализы на хеликобактериоз показали положительный результат. В этой ситуации у больного могут развиваться такие заболевания:
- язва желудка и 12-перстной кишки;
- атрофический гастрит;
- тяжелое воспалительное осложнение всего желудка или определенных участков;
- множественное образование язв, эрозий, полипов;
- большой риск заболеть раком;
- MALT-лимфома желудка;
- рефлюкс-эзофагит;
- хроническая форма гастрита или язвенной патологии.
Вернуться к оглавлению
Общие принципы
Навсегда избавиться от хеликобактерии и предупредить рецидивы можно, если схема терапии была назначена правильно. Успешно бороться с проблемой помогут такие несложные правила:
- Если вспомогательные препараты и прописанный антибиотик никак не влияет на жизнедеятельность бактерии, и она продолжает размножаться, необходимо немедленно изменить схему лечения.
- Если современные препараты для лечения хеликобактериоза бессильны и ни одна утвержденная схема неэффективна, проверяется чувствительность штамма болезни ко всему спектру антибактериальных лекарств.
- Если через год после того как больной смог полностью вылечиться, произошло повторное заражение, это рассматривается как рецидив, а не реинфекция.
- При рецидивах с каждой последующей схемой подбираются более сильные медикаменты.
Вернуться к оглавлению
Как правильно лечить?
Чтобы лечение Хеликобактер пилори было эффективное, врач прописывает лекарства, которые убивают инфекцию и способствуют быстрому заживлению поврежденных слизистых. Стандартное медикаментозное лечение включает в схему такие группы препаратов:
- Антибиотики. Уничтожают бактерию, благодаря чему пациент вылечивается, а риск рецидива сводится к минимуму.
- Антациды. Рекомендуется принимать пациентам с повышенной кислотностью. Благодаря обволакивающему свойству, лекарство помогает уменьшить воспаление, снизить кислотность.
- Блокаторы протонной помпы и Н2-гистаминоблокаторы. Снижают продуцирование соляной кислоты.
Вернуться к оглавлению
Схемы терапии
Для эффективного излечения от инфекции современная медицина предлагает 2 схемы:
- Тройная. Курс лечения 7 дн. Рекомендуемые препараты против Хеликобактер пилори: «Париет» — «Кларитромицин» — «Амоксиклав».
- Четырехкомпонентная квадротерапия. Продолжительность — 7 дней. Для лечения назначаются средства: «Париет» — препараты солей висмута — «Метронидазол» — «Тетрациклин» — «Цифран».
Вернуться к оглавлению
Препараты ингибиторы протонной помпы (ИПП)
Современное медикаментозное лечение не обходится без назначения этой группы фармпрепаратов, поэтому они обязательно входят в схему эрадикационной терапии хеликобактериоза первой и второй линии. Лекарство избирательно блокирует функционирование клеток желудка, которые выделяют соляную кислоту. Благодаря такому эффекту, выработка желудочного сока снижается, и бактерия Хеликобактер пилори перестает размножаться. А также уменьшается агрессивное влияние соляной кислоты на пораженные стенки желудка. В результате эрозии и язвы быстрее заживают, поврежденные структуры регенерируют. Список рекомендуемых препаратов такой:
Лечение при пониженной восприимчивости к «Кларитромицину»
Классическая тройная схема
Первая линия включает такие виды лечения:
- Тройная терапия, которая длится 7 дней. Лечится патология в этом случае такими препаратами: ИПП — «Кларитромицин» — «Амоксиклав» либо «Метронидазол». Получить лучший эффект от лечения можно, если удвоить дозу ИПП либо пить лекарства 14 дней.
- Висмут-содержащая квадротерапия. Продолжительность терапии — от 10 до 14 дней. В схему включены лекарства: «Де-нол» — «Тетрациклин» — «Тинидазол» — ИПП.
При лечении «Денолом» развитие и размножение хеликобактерии угнетается, и она эффективно выводится из организма.
Вторая линия
Если после курса лечения по схеме 1-й линии вылечится не получилось, назначается лучшая:
- Квадротерапия: субцитрат висмута — таблетки «Тетрациклин» — «Метронидазол» — ИПП. При неэффективности «Метронидазола», его заменяют «Макмирором», который более эффективно убивает инфекцию.
- Тройная схема: «Левофлоксацин» — ИПП — «Амоксиклав».
Вернуться к оглавлению
Третья линия
Если противоязвенная терапия с использованием первой и второй линий оказалась неэффективной, подбирают новый, индивидуальный график на основе определения чувствительности хеликобактерии к антибиотикам. Зачастую определяется реакция на «Левофлоксацин» и «Кларитромицин». При повышенной чувствительности ко второму препарату самая эффективная схема выглядит так:
- Тройная, продолжительностью 10—14 дней: «Амоксициллин» — «Кларитромицин» — «Тинидазол» — ИПП.
- При положительной реакции на «Левофлоксацин» в схему входит одноименный препарат, таблетки «Амоксициллин» и ИПП. Продолжительность лечения — 14 дней.
Вернуться к оглавлению
При повышенной устойчивости к «Кларитромицину»
Первая линия
- Квадротерапия на основе висмута продолжительностью 10—14 дней: «Тетрациклин» — «Метронидазол» — ИПП «Нольпаза».
- 1—5 день: «Амоксиклав» — ИПП;
- ИПП — «Амоксициллин» — «Кларитромицин» — «Тинидазол».
Какие антибиотики убивают хеликобактер пилори
Антибактериальные лекарственные средства – «тяжёлая артиллерия», заставляющая бактерию дезертировать и покидать организм пациента.
В стандартах лечения хеликобактер-ассоциированных патологий желудка указаны как минимум два антибиотика. При значительном обсеменении слизистой, выраженных клинических проявлениях болезни без них обойтись никак нельзя.
Какие антибиотики рекомендуют принимать при хеликобактер пилори:
- Амоксициллин
- Кларитромицин
- Тетрациклин
- Метронидазол
- Рифамбутин
- Левофлоксацин
Рифамбутин и левофлоксацин являются препаратами «запаса», они не входят в стандартных схемы терапии, но могут быть использованы, если у патогенных штаммов разовьётся устойчивость к распространённым, входящим в протоколы средствам.
Антибактериальные препараты имеют побочные эффекты: аллергические реакции, дисбактериоз, кандидоз, тошнота. Часто пациенты бояться пить антимикробные препараты именно по этой причине.
В случае инфицирования хеликобактер и наличия клиники желудочных заболеваний, делать этого не стоит. Приём антибиотиков в этом случае оправдан.
Без этих лекарственных средств пациент рискует заработать себе язву желудка, также отказом от лечения подвергает организм риску развития онкопатологии желудочно-кишечного тракта. Рак желудка в 3-6 раз чаще возникает у пациентов, инфицированных Н.руlori, которые не получали должной терапии.
Как лечить хеликобактер пилори антибиотиками — схемы эрадикационной терапии
На сегодняшний день разработаны и активно применяются 3-х и 4-х компонентные схемы лечения, направленные на уничтожение бактерии.
Если у пациента выявлен микроб в желудке, имеются симптомы поражения ЖКТ, ранее человек не получал лечения, начинают терапию всегда с трёхкомпонентной схемы, включающей в себя:
- Блокатор протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Амоксициллин 1000 мг 2 раза в сутки
- Кларитромицин 500 мг 2 раза в сутки
3-х компонентная схема назначается при первичном обращении пациента за лечением, пожилым, ослабленным пациентам индивидуально может проводиться корректировка дозы лекарственных средств.
Назначают данную терапию от 7 (минимум) до 14 дней. Клинические исследования показали, что в ряде случаев недельного приёма препаратов оказывается недостаточно для обеспечения эрадикации, терапия оказывается неэффективной.
После двух недель приема препаратов, напротив, эффект от лечения был на порядок выше: у гораздо большего числа пациентов эрадикация патогена достигала 80% и более.
Четырёхкомпонентная схема лечения
В случае, когда эффект от 3-хкомпонентной схемы не достигнут, уничтожения инфекционного агента не произошло, врач порекомендует спустя месяц-полтора продолжить терапию, состоящую из:
- Блокатора протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Препараты солей висмута 120 мг 4 раза в день
- Метронидахол 500 мг 3 раза в сутки
- Тетрациклин 500 мг 4 раза в сутки
Это 4-хкомпонентная схема эрадикации. Важно учесть, чтобы антибактериальные препараты, применяемые ранее, не повторялись. Если выявлена резистентность к вышеперечисленным антибиотикам, можно назначить лекарства «запаса»: левофлоксацин, рифамбутин.
Несмотря на разработанные стандарты, врач, проводя эрадикацию, должен подходить к каждому случаю и заболеванию индивидуально, с учетом возраста пациента, сопутствующих патологий, возможных аллергических реакций организма и устойчивости конкретных штаммов бактерии к препаратам.
Сколько дней пить антибиотики при хеликобактер пилори
3-компонентная схема назначается врачом на срок от 7 до 14 дней. Менее недели пить препараты нецелесообразно, эффекта от такого лечения не будет.
Бактерия с трудом поддаётся терапии, вырабатывает устойчивость к препаратам, поэтому появляется всё больше данных о том, что и недели мало для достижения положительного результата и избавления от патогена. Всё больше врачей склоняются к продлению антибиотикотерапии до 10-14 дней.
Недельный курс приема рекомендуют пожилым и ослабленным пациентам, имеющим сопутствующую полиорганную патологию, с трудом переносящим нагрузку двумя антибиотиками.
4-компонентная схема назначается сроком на две недели.
Эффективность лечения следует оценивать посредством диагностических и лабораторных методов не ранее чем через 1-1,5 месяца от окончания приёма препаратов.
Если эрадикация составляет 80% и более от первоначального уровня, либо бактерий вовсе не обнаружено в организме, можно говорить об успехе в терапии заболевания, связанного с данным патогеном.